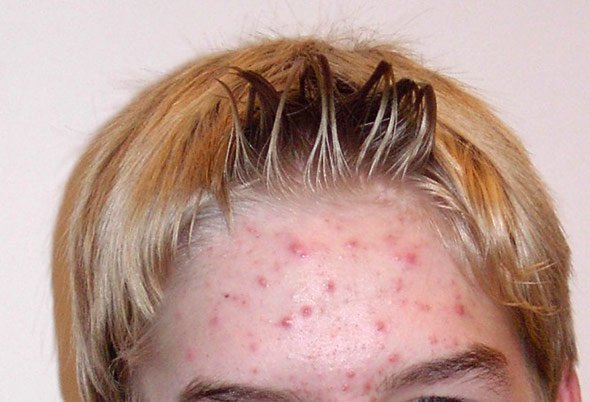
Wer an Akne leidet, sollte wenig Leber, Hering und Algen essen. Denn in diesen Lebensmitteln ist besonders viel Vitamin B12 enthalten – und dieses fördert die entzündeten Pusteln im Gesicht. Auch Vitaminpräparate mit B12 sind für Aknepatienten eher tabu. Warum das B12 die Akne verschlimmert, haben Forscher nun aufgeklärt: Ist zu viel B12 in der Haut, verändert sich die Genaktivität der Hautbakterien. Dadurch produzieren sie ein Molekül, das die Hautentzündungen fördert.
Akne ist eine der häufigsten Hauterkrankungen: Mehr als 80 Prozent aller Jugendlichen und jungen Erwachsenen weltweit leiden unter diesen Pickeln und Pusteln, die vor allem im Gesicht auftreten. „Zwar ist Akne nicht gefährlich, sie kann aber sehr schmerzhaft, entstellend und narbenbildend sin“, erklären Dezhi Kang von der University of California in Los Angeles und ihre Kollegen. Das führt bei vielen Jugendlichen zu Komplexen und einem geringen Selbstwertgefühl.
Letztlich entstehen die Aknepickel durch eine Entzündung in den Haarfollikeln der Haut, verursacht vor allem durch Bakterien der Art Propionibacterium acnes. „Seltsamerweise ist dieses Bakterium aber einer der Hauptkommensalen auf unserer Haut – es dominiert die Hautflora auch bei Gesunden“, so die Forscher. Warum aber löst das Bakterium nur bei Aknepatienten die Follikelentzündungen aus? Schon länger vermutet man, dass auch die Hautumgebung dafür eine Rolle spielt, beispielsweise eine besonders hohe Talgproduktion.
Genaktivität der Hautbakterien verschieden
Bei manchen Aknepatienten scheint auch das Vitamin B12 eine Rolle zu spielen: Nehmen sie besonders viel von diesem Vitamin auf, beispielsweise durch Fleisch, Milchprodukte oder Nahrungsergänzungsmittel, dann nehmen die Pickel und Pusteln zu. Warum das so ist und bei wem diese Reaktion auftritt, war jedoch bisher unbekannt.
Um das herauszufinden, haben Kang und ihre Kollegen zunächst Proben der Hautflora von Menschen mit und ohne Akne untersucht. Sie analysierten die in den Proben enthaltene Boten-RNA und konnten so darauf schließen, welche Gene in den Hautbakterien gerade besonders aktiv sind. Wie sich zeigte, unterschied sich das Muster dieses Transkriptoms deutlich zwischen den Aknepatienten und den gesunden Teilnehmern. „Unsere Wissens nach ist das der erste Beleg dafür, dass sich gesunde und kranke Menschen anhand des Transkriptoms ihrer Hautbakterien klar abgrenzen lassen“, so die Forscher.
Mehr Entzündungsstoffe durch B12
Ein besonders auffallender Unterschied zeigte sich bei Propionibacterium acnes: Bei den Aknepatienten waren die Gene besonders inaktiv, mit deren Hilfe die Mikrobe normalerweise B12 produziert. Wie die Forscher erklären, ist dies eine typische Folge zu hoher B12-Werte in der Umgebung dieser Bakterien: Wenn in der Haut und seinen Kapillaren viel Vitamin vorkommt, dann regelt das Bakterium seine eigene B12-Produktion herunter.
Das Interessante daran: Statt weiter B12 zu produzieren, erzeugt das Propionibacterium dann einen anderen Stoff, das Porphyrin. „Dieses aber kann eine Entzündungsreaktion in den Hautzellen auslösen, die letztlich zu Akne führt“, so Kang und ihre Kollegen. Sie vermuten, dass das der Grund ist, warum eine erhöhte Einnahme von B12 die Akne verschlimmert: Die Hautbakterien produzieren dann noch mehr Porphyrin.
Warum reagieren nicht alle gleich?
Die Frage bleibt allerdings, warum das B12 nicht bei allen Menschen diesen aknefördernden Effekt hat. Verabreichten die Forscher zehn gesunden Probanden eine Injektion mit hochdosiertem Vitamin B12, stieg zwar bei allen die B12-Gehalt der Haut an. Doch nur bei einem brach zwei Wochen später eine Akne aus. Und nur bei ihm hatte sich die Genaktivität der Hautbakterien so verändert, wie es für Aknepatienten typisch ist.
Nach Ansicht der Forscher zeigen ihre Ergebnisse, dass eine Wechselwirkung zwischen Haut und Hautflora die entscheidende Rolle für Akne spielt – und das B12 ist dabei ein entscheidender Mitspieler. Warum allerdings ein erhöhter B12-Wert nur bei einigen Menschen die Genaktivität der Hautbakterien verändert, ist bisher unklar. Die Wissenschaftler vermuten, dass es weitere Unterschiede beim Menschen und bei der Hautflora geben muss, die dafür verantwortlich sind. Das muss nun weiter untersucht werden. (Science Translational Medicine, 2015, doi: 10.1126/scitranslmed.aab2009)
(Science, 25.06.2015 – NPO)