Warum funktionieren bestimmte Alzheimer-Medikamente in Tiermodellen, aber nicht in klinischen Studien am Menschen? Das haben Forscher jetzt genauer untersucht. Ihr Resultat:Die Ergebnisse etablierter Tiermodelle lassen sich kaum auf die Vorgänge im menschlichen Gehirn übertragen. Wirkstoffstudien sollten daher am besten mit menschlichen Nervenzellen durchgeführt werden, folgern die Wissenschaftler. In ihrer Studie beschreiben sie ein solches Modell, dass sie aus menschlichen Stammzellen entwickelten.
Im Gehirn von Alzheimer-Patienten bilden sich Ablagerungen, die im Wesentlichen aus dem Protein-Abbauprodukt Beta-Amyloid bestehen. Dieser Protein-Abfall tötet die umliegenden Nervenzellen ab. Wissenschaftler suchen deshalb nach Wirkstoffen, die die Bildung dieser gefährlichen Ablagerungen verhindern. So führten bestimmte Medikamente aus der Gruppe der nichtsteroidalen Antirheumatika (NSAR) in Tiermodellzellen dazu, dass sich weniger der gefährlichen Beta-Amyloid-Varianten bildeten. In nachfolgenden klinischen Studien am Menschen blieben diese NSAR jedoch weitgehend wirkungslos.
„Die Ursachen für diese negativen Ergebnisse waren lange Zeit unklar“, sagt Oliver Brüstle, Direktor des Instituts für Rekonstruktive Neurobiologie der Universität Bonn. „Allerdings sind diese Wirkstoffe nie direkt an der eigentlichen Zielstruktur – der menschlichen Nervenzelle – getestet worden“, ergänzt Jerome Mertens, der Erstautor des nun im Fachmagazin „Stem Cell Reports“ erschienenen Artikels. Herkömmliche Testverfahren werden bevorzugt eingesetzt, weil lebende menschliche Nervenzellen bislang nur sehr eingeschränkt verfügbar waren. Jedoch hat sich die Stammzellforschung so gut etabliert, dass sich inzwischen aus Körperzellen sehr effektiv Gehirnzellen gewinnen lassen.
Wissenschaftler wandeln Hautzellen in Nervenzellen um
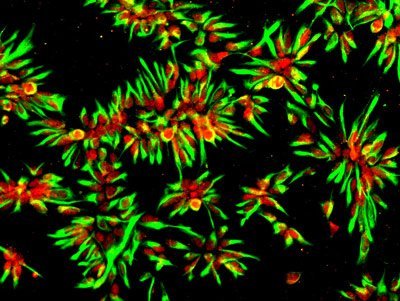
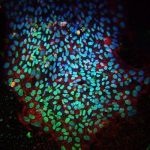
Das hat sich das Team aus Bonn zunutze gemacht. Zusammen mit Kollegen der Universität Leuven in Belgien haben die Forscher solche Nervenzellen des Menschen gewonnen. Sie nutzten dazu Hautzellen von zwei Patienten mit einer erblichen Form der Alzheimer-Erkrankung und stellten daraus sogenannte induzierte pluripotente Stammzellen (iPS-Zellen) her. Dazu versetzten sie die Körperzellen sozusagen ins embryonale Stadium zurück. Aus diesem Stadium können sich die Zellen in nahezu jeden Gewebetyp weiterentwickeln. Die so entstandenen „Alleskönnerzellen“ wandelten sie anschließend in Nervenzellen um.
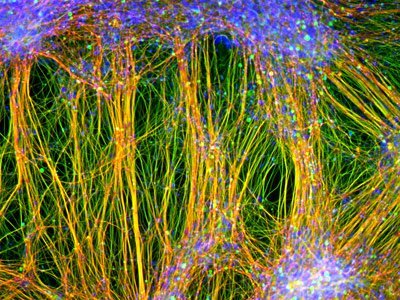
Anhand dieser menschlichen Neuronen testeten die Wissenschaftler mehrere Medikamente, die zur Gruppe der nichtsteroidalen Antirheumatika zählen. Als Kontrolle zogen die Forscher auch Nervenzellen heran, die sie aus iPS-Zellen von nicht erkrankten Spendern gewonnen hatten. Sowohl bei den aus Alzheimer-Patienten gewonnenen Nervenzellen als auch bei den Kontrollzellen zeigten die zuvor im Tiermodell positiv getesteten NSAR praktisch keine Wirkung: Die Werte für die schädlichen Beta-Amyloide, die im Gehirn die gefürchteten Aggregate bilden, verringerten sich durch gängige Wirkstoffdosen in den menschlichen Nervenzellen nicht.
Stoffwechselvorgänge zu unterschiedlich
„Um zu belastbaren Vorhersagen über den Erfolg eines Alzheimer-Wirkstoffs zu kommen, müssen die Tests direkt an den betreffenden menschlichen Nervenzellen durchgeführt werden“, folgert Philipp Koch, der die Studie leitete. Warum verringerten die NSAR in den Tierzellen die Gefahr von Ablagerungen im Gehirn, in menschlichen Nervenzellen aber nicht? Das erklären die Wissenschaftler damit, dass sich die Stoffwechselvorgänge etwa in nicht-neuronalen Zellen und Zellen tierischen Ursprungs von den Prozessen in menschlichen Neuronen unterscheiden. „Es mangelt also schlicht an der Übertragbarkeit der Ergebnisse“, sagt Koch.
Die Wissenschaftler hoffen nun, dass in der Alzheimer-Forschung künftig mehr Wirkstofftests an Neuronen durchgeführt werden, die aus iPS-Zellen von Patienten gewonnen wurden. „Die Entwicklung eines potenziellen Wirkstoffs dauert im Schnitt rund zehn Jahre“, sagt Neurobiologe Brüstle. „Mit der Nutzung patientenspezifischer Nervenzellen als Testsystem könnten Investitionen der Pharma-Unternehmen und die langwierige Suche nach dringend benötigten Alzheimer-Medikamenten deutlich gestrafft werden.“
(Stem Cell Reports, 2013; doi: 10.1016/j.stemcr.2013.10.011)
(Rheinische Friedrich-Wilhelms-Universität Bonn, 09.12.2013 – AKR)