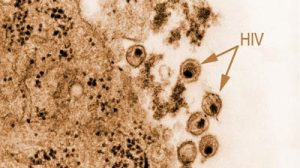
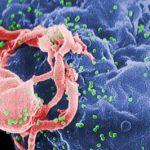
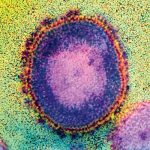
Erstmals beschrieben im Jahr 1983, hat sich HIV rasch zu dem wohl am besten erforschten Virus entwickelt. Ein Grund dafür liegt in seiner Rolle als Erreger der Immunschwäche Aids, die unbehandelt nahezu immer tödlich verläuft. Viele Millionen Menschen sind seit Beginn der Verbreitung von HIV an der Immunschwäche gestorben. Heute leben etwa 35 Millionen Menschen weltweit mit der Infektion, jährlich kommen rund 2,3 Millionen HIV-Neuinfektionen hinzu.
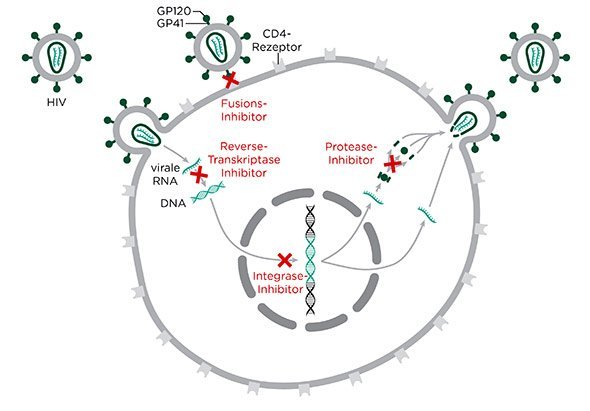
Eine Therapie, die die Virusvermehrung wirksam unterdrückt, konnte zwar entwickelt werden. Die dafür benötigten Medikamente stehen jedoch längst noch nicht allen infizierten Menschen zur Verfügung. Außerdem gelingt es selbst mit der besten heute möglichen Therapie nicht, das Virus aus einem einmal infizierten Organismus zu vertreiben, eine Heilung gibt es daher nicht. Und auch eine Schutzimpfung gegen den Erreger ist auf absehbare Zeit nicht in Sicht.
Überraschende Wissenslücken
Einer der Gründe dafür: Trotz drei Jahrzehnten intensiver Forschung weist unser Wissen über dieses einfache Virus, dessen genetische Information rund 330.000-mal kleiner als die des Menschen ist, immer noch Lücken auf. Einige scheinbar triviale, grundlegende Fragen über den Vermehrungszyklus von HIV können wir noch immer nicht beantworten.
Das betrifft unter anderem die Vorgänge bei der Bildung infektiöser Viren. Diese Frage steht im Mittelpunkt der Arbeiten von Barbara Müller und ihren Kollegen. Wie das im Prinzip funktioniert, wissen sie: Im ersten Schritt werden im Inneren der infizierten Zelle stabile Viruspartikel hergestellt. Die Zelle ist von einer Lipidmembran – einer hauchdünnen Fettschicht – umgeben, an deren Innenseite die Bildung neuer HI-Viren stattfindet.
Endmontage an der Membran
Dazu müssen alle Einzelteile, die für das fertige Virus benötigt werden, an die Membran gebracht und dort zu einer geordneten Struktur zusammengebaut werden. Ein HIV-Protein, das „Gag“ (gruppenspezifisches Antigen) genannt wird, spielt dabei eine Doppelrolle: Es ist wichtigstes Baumaterial und übernimmt gleichzeitig die Bauleitung.
Gag wird in der infizierten Zelle in großer Menge produziert und lässt sich zur Zellmembran transportieren, wobei es sowohl die genetische Information des Virus als auch viruseigene Enzyme ins Schlepptau nimmt. An der Membraninnenseite angekommen, lagern sich viele Moleküle zu einer kugelförmigen Virusknospe zusammen, in deren Innern die anderen mitgebrachten Bestandteile verpackt werden.
Letzter Schritt: Schutzhülle
Nun fehlt nur noch eine Außenhülle. Sie besteht aus dem Stückchen Zellmembran, das die neu entstandene Virusknospe umgibt. Um aus einer Zellmembran eine geeignete Außenhülle für das Virus zu machen, ist allerdings etwas Umgestaltung nötig. In der Umgebung der Virusknospe ändert sich die Fettzusammensetzung der Membran und bestimmte Eiweiße werden an- oder abgereichert.
So wird auch der letzte Bestandteil des Virus, das äußere Hüllprotein „Env“, an die Knospungsstelle dirigiert. Klar ist, dass Gag für die Umgestaltung verantwortlich ist. Wie das Protein allerdings diese komplexen Umorganisationen bewerkstelligt, ist noch unbekannt. Aktuelle Arbeiten in der Virologie Heidelberg beschäftigen sich mit dieser Frage.
Barbara Müller, Universitätsklinikum Heidelberg / Ruperto Carola
Stand: 09.01.2015