Thomas Fenkl ist seit 24 Jahren positiv. 1981 hat er sich mit dem HI-Virus infiziert – zu einer Zeit, als noch kaum jemand das Wort Aids kannte. Er sagt, dass es ihm gut gehe, er fühle sich fitter als manches Mal in den vergangenen Jahren. Fenkl ist Geschäftsführer der Bremer Aidshilfe und lacht, wenn er betont, dass er von allen Kollegen die wenigsten Fehltage hat. Vielleicht ist er auch einfach nur ein starker, positiver Mensch.
Seit 1996 nimmt Thomas Fenkl Medikamente, um die Viren in seinem Körper in Schach zu halten. Er kennt die heftigen Nebenwirkungen der Präparate: Durchfälle, die erst Wochen später, wenn sich der Körper einigermaßen an den Wirkstoff gewöhnt hat, allmählich besser werden. Oder die Lipodystrophie: Arme und Beine werden dünn, weil das Fett unter der Haut verschwindet und sich stattdessen an Bauch, Brust und im Nacken ablagert.
Ohne Kombinationstherapie geht gar nichts
Gut 20 Medikamente sind inzwischen auf dem Markt. Fast immer verschreiben Ärzte eine Kombination verschiedener Präparate, die an unterschiedlichen Stellen den Vermehrungszyklus der Viren unterbrechen. Thomas Fenkl hat schon viele Wirkstoffe ausprobiert, denn schon öfter musste er die Medikamente wechseln, da die Viren in seinem Körper Resistenzen gebildet hatten.
„Es ist jedes Mal ein dummes Gefühl, wenn die Blutuntersuchungen ergeben, dass die Viruslast steigt“, sagt der 44-Jährige. Die Medikamente schlagen nicht mehr an, eine alternative Kombination muss her. „Eine solche Botschaft macht traurig, vor allem, wenn sich die Nebenwirkungen in Grenzen hielten und man mit der Therapie ganz zufrieden war.“
Thomas Fenkl erinnert sich an seine „Traumtherapie“, die ihm statt der befürchteten Beschwerden gute Träume – Lachträume – bescherte. Doch auch die versagte irgendwann. Jede neue Kombination kann wieder andere, starke Nebenwirkungen mit sich bringen. „Und dann ist da die Sorge, dass mit jeder neuen Resistenz die Optionen weniger werden.“ Austherapiert heißt es, wenn nichts mehr geht. „Das ist ein latentes Todesurteil. Dann ist der Drops gelutscht“, sagt Fenkl.
Resistente Viren
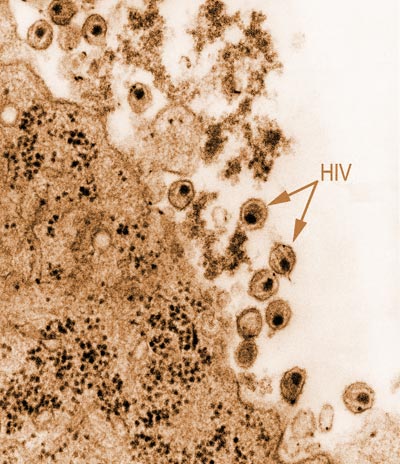
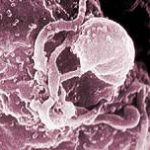
Im Jahr 1987 kam das erste Medikament gegen HIV auf den Markt. 1996 wurde die Kombinationstherapie eingeführt – die so genannte HAART (Highly Active Antiretroviral Therapy), bei der mehrere Präparate unterschiedlicher Wirkstoffklassen gleichzeitig gegeben werden. Die Euphorie der Mediziner war groß. Doch im Schatten des Erfolgs bildeten sich immer wieder neue Resistenzen. Neue Wirkstoffe und Kombinationen sind deshalb nötig, um die Viren in Schach zu halten. Noch komplizierter wird die Situation dadurch, dass sich Menschen zunehmend mit mutierten Virenstämmen infizieren, die bereits gegen bestimmte Medikamente resistent sind.
Für das Rheinland wurde ermittelt, dass es sich mittlerweile bei 15 Prozent der Neuinfektionen um zumindest teilresistente Erreger handelt. Die wachsende Zahl der Medikamente und die Verbreitung resistenter Viren erschwert den Medizinern die Wahl der richtigen Kombinationstherapie. Insbesondere, weil Viren häufig nicht nur gegen das gerade verabreichte Medikament unempfindlich werden, sondern mitunter auch gegen andere Präparate.
Diese Kreuzresistenz führt dazu, dass auch jene Substanzen wirkungslos werden, die der Patient noch nie eingenommen hat. Die Ärzte müssen Medikamente also mit Bedacht zusammenstellen, um nicht den Weg für spätere Alternativtherapien zu verbauen.
Stand: 07.04.2006