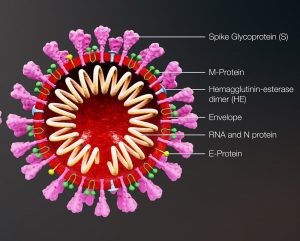
Fast identisches Spike-Protein
„Vor allem die Rezeptor-Bindungsstelle des Spike-Proteins ist bei den Pangolin-Coronaviren praktisch identisch mit dem von SARS-CoV-2 – es gibt nur eine Aminosäure Unterschied“, berichteten die Forscher um Kangpeng Xiao von der südchinesischen Agar-Universität in Guangzhou. Eine andere Forschergruppe kam zu dem Schluss, dass sich das Spike-Protein der Pangolin-Coronaviren nur in fünf Genabschnitten von SARS-CoV-2 unterscheidet. Bei dem nächstverwandten Fledermaus-Coronavirus RaTG13 sind es noch 19 Abweichungen.
Das bedeutet: Einige der in Schuppentieren vorkommenden Coronaviren haben ihre Bindungsstelle schon so verändert, dass sie nur noch minimale Änderungen benötigen, um menschliche Zellen zu befallen. Das bestätigten auch ergänzende Versuche: Die von den Pangolinen gegen ihre Viren gebildeten Antikörper reagierten im Labortest auch auf das Spike-Protein von SARS-CoV-2.
„Pangoline sind unsere Hauptverdächtigen“
„Das deutet darauf hin, dass die Schuppentiere das fehlende Bindeglied in der Übertragung von SARS-CoV-2 von den Fledermäusen auf den Menschen sein könnten“, sagen Yang Zhang von der University of Michigan und sein Team. „Die Pangoline sind jetzt unsere Hauptverdächtigen.“ Und nicht nur das: Weil die Schuppentier-Coronaviren schon so gut auf die Andockstellen humaner Zellen passen, könnten in Zukunft noch weitere, neue Erreger von diesen Tieren auf den Menschen überspringen.
Allerdings: Wie die Forscher betonen, sind gerade Coronaviren dafür bekannt, dass sie bei Artsprüngen durchaus mehrere Zwischenwirte nutzen können. So hat das SARS-Virus sowohl Schleichkatzen als auch Marderhunde und Sonnendachse als Überträger genutzt. „Trotz der guten Übereinstimmung beim malaiischen Schuppentier sollten wir daher nach weiteren Zwischenwirten suchen“, so Zhang und sein Team.
Wichtige Virensensoren verloren
Aber was passiert eigentlich in den Schuppentieren, wenn sie von Coronaviren befallen sind? Diese Frage haben Heinz Fischer von der Medizinischen Universität Wien und seine Kollegen untersucht. Dafür suchten sie im Genom von drei Pangolinarten nach Genen, die für die Immunreaktion auf virale Erreger wichtig sind und verglichen deren Sequenzen mit denen anderer Säugetiere.
Dabei zeigte sich Überraschendes: Den Schuppentieren fehlen zwei wichtige Sensoren, mit denen Säugetiere normalerweise eingedrungene Viren erkennen. Einer dieser Sensoren, IFIH1, reagiert normalerweise auf die Präsenz von viralen RNA-Doppelsträngen in den Zellen. Der zweite Sensor, ZBP1, erkennt Erbmoleküle, die von der normalen DNA-Doppelhelix abweichen. Werden diese Sensoren durch virales Erbgut aktiviert, lösen sie über Botenstoffe wie Interferon eine Immunreaktion aus.
Hilfe gegen den Cytokinsturm?
„Unsere Arbeit zeigt damit, dass Schuppentiere Millionen von Jahren der Evolution ohne eine Form der antiviralen Abwehr überlebt haben, die von allen anderen Säugetieren verwendet wird“, erklärt Fischers Kollege Leopold Eckhart. Aber wie? Eine Erklärung könnte sein, dass die Pangoline durch das Abschalten ihrer Virensensoren auch den gefährlichen Cytokinsturm vermeiden – eine überschießende Immunreaktion, die bei Infektionen tödlicher sein kann als der Erreger selbst. Auch bei Covid-19 ist dies der Fall.
Nach Ansicht der Forscher könnte das Schuppentier damit eine Art Kompromiss eingegangen sein: „Wir vermuten, dass das Schuppentier einen Mechanismus der Toleranz gegen virale Infektionen gefunden hat, der schädliche Immunreaktionen vermeidet und auf noch unbekannte Weise das Virus kontrolliert“, erklärt Eckhart. Der Verlust der Virussensoren IFIH1 and ZBP1 schwächt zwar seine Virenabwehr, aber verringerte dafür entzündungsbedingte Schäden.
Das Interessante daran: Diese Strategie des Pangolins könnte möglicherweise Hinweise darauf geben, wie man den Cytokinsturm auch beim Menschen eindämmen kann, ohne dabei den Viren freie Bahn zu geben. „Weitere Untersuchungen der Schuppentiere werden zeigen, wie sie es schaffen, Virusinfektionen zu überleben, und dies könnte dazu beitragen, neue Behandlungsstrategien für Menschen mit Virusinfektionen zu entwickeln“, sagt Eckhart. (bioRxiv, doi: 10.1101/2020.02.17.951335; Nature, doi: 10.1038/s41586-020-2169-0; Journal of Proteome Research, doi: 10.1021/acs.jproteome.0c00129; Frontiers in Immunology, doi: 10.3389/fimmu.2020.00939)
Quelle: Frontiers, Nature, bioRxiv, Medizinische Universität Wien
11. Mai 2020
- Nadja Podbregar