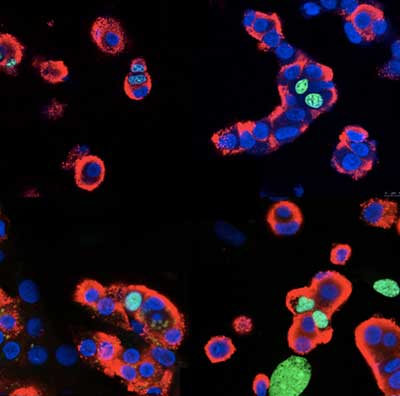
Ein Schweizer Forscherteam hat in Zusammenarbeit mit dem Pharmakonzern Roche einen bisher unbekannten Mechanismus aufgedeckt, der die Insulin produzierenden Beta-Zellen negativ beeinflusst. Jetzt besteht Hoffnung, diese Zellen medikamentös zur Vermehrung anzuregen, um Diabetes bekämpfen zu können.
Bace1 ist kein unbekanntes Enzym. Es ist die Protease, die im Gehirn das Amyloid-Protein schneidet und damit wohl maßgeblich zur Alzheimer-Krankheit beiträgt. Vom nahe verwandten Bace2 hingegen wusste man bislang nur, dass es zu dieser Erkrankung keinen Beitrag leistet, da es in Nervenzellen kaum vorhanden ist.
Nun hat eine Gruppe von Forschern um Markus Stoffel, Professor für Stoffwechselerkrankungen am Institut für molekulare Systembiologie der ETH Zürich, für Bace2 sowohl eine Funktion als auch eine neue „Heimat“ gefunden: Das Enzym kommt hauptsächlich in den Beta-Zellen der Bauchspeicheldrüse vor und hemmt dort die Teilung dieses Zelltyps.
Bace2 als Schneidewerkzeug
Wie Bace1 ist auch Bace2 ein Schneidewerkzeug, eine so genannte Membranprotease. Sie ist in die Membran eingebettet und schneidet Zelloberflächen-Moleküle, die sie dadurch inaktiviert. Als möglicherweise wichtigstes Substrat von Bace2 bestimmte die Forschungsgruppe das wachstumsstimulierende Protein „Tmem27“. Fällt dieses aufgrund der Aktivität von Bace2 aus, vermehren sich die Zellen weniger schnell oder gar nicht. Umgekehrt gesagt: Je inaktiver Bace2 ist, desto stärker teilen sich die Beta-Zellen.
Beta-Zellen sind für die Regulierung des Zuckerhaushalts des Körpers essentiell. Sie produzieren Insulin, das die Aufnahme von Glukose in Zellen reguliert. Sind die Beta-Zellen beschädigt oder sterben sie ab, entsteht Diabetes, die Zuckerkrankheit.
Ohne Protease blühen Beta-Zellen auf
Dass die Theorie mit dieser Membranprotease stimmt, überprüfte das Team in genetisch veränderten Mäusen, denen aktives Bace2 fehlt. Die Forscher fanden bei diesen Tieren tatsächlich mehr Tmem27 in den Membranen der Beta-Zellen. Die Mäuse verfügten zudem über mehr Beta-Zellen, die auch mehr Insulin ausschütteten.
Die Wissenschaftler entdeckten aber auch einen Weg, um aktives Bace2 zu hemmen. Sie fanden nämlich in der Substanz-Bibliothek der Firma Roche einen spezifischen Inhibitor für diese Protease. Erhielten diabetische Mäuse diese Substanz verabreicht, begannen sich ihre Beta-Zellen zu vermehren. Der Zuckerhaushalt der Tiere verbesserte sich – ein Zeichen dafür, dass die neu entstandenen Zellen tatsächlich Insulin produzierten. Hoffnung besteht auch für Diabetiker: Bace2 und Tmem27 liegen auch in der menschlichen Beta-Zelle vor, so dass möglicherweise zuckerkranke Menschen dereinst von der Bace2-Hemmung profitieren könnten.
RNS-Interferenz bringt Bace2 ans Licht
Auf diesen Mechanismus sind die Forscher recht einfach gekommen: Sie wussten, dass eine unbekannte Protease Tmem27 zerschneiden muss. In der Hoffnung, den Anteil von Tmem27 in der Zellmembran zu erhöhen und dadurch die Funktionen und das Wachstum der Beta-Zellen zu verbessern, machten sie sich auf die Suche nach einem entsprechenden Enzym. Sie untersuchten systematisch in der Beta-Zelle vorhandene Proteasen. Mittels der so genannten RNA-Interferenz inaktivierten die Forschenden spezifisch einzelne Gene, darunter auch das Gen für Bace2. So bemerkten sie, dass sich nach dem Ausschalten von Bace2 keine Tmem27-Trümmer mehr bilden und sich der Bestand des intakten Proteins erhöhte. „Dass just Bace2 die Protease sein würde, konnten wir nicht ahnen“, sagt rückblickend Stoffel.
Tmem27 ist jedoch möglicherweise nicht das einzige Angriffsziel von Bace2. Die Forscher erwarten, dass eine Kombination verschiedener Substrate bei Zellvermehrung und Insulinsekretion zusammenspielen. In ihrer in der Fachzeitschrift „Cell Metabolism“ erschienenen Studie haben die Wissenschaftler festgehalten, dass bei Mäusen die Blockierung von Bace2 zwar Tmem27 rasch stabilisiert und innerhalb von Tagen die Zellvermehrung messbar wird.
Dass aber die Insulinwerte ebenso rasch steigen, konnten die Forscher nicht beobachten. Auf die Zellteilung müssen daher möglicherweise auch eine Neu-Programmierung der Zellen sowie eine Umstrukturierung der Pankreas-Inseln folgen, was die erhöhte Insulinsekretion erst ermöglicht. Physiologisch ist es sinnvoll, dass der Körper Kontrollmechanismen kennt. Würde plötzlich zu viel Insulin produziert, droht eine Unterzuckerung, die genauso gefährlich ist.
Bace2 wichtig für das Gleichgewicht?
Wozu aber hat der Mensch Bace2? „Dieses Enzym ist per se kein Malheur, wir leben alle damit“, sagt Dara Esterházy, die Hauptautorin der Studie. Denn die Beta-Zellmasse ist nicht starr und passt sich im Laufe des Lebens an neue Umstände an. So wird sie zum Beispiel während einer Schwangerschaft gesteigert, danach aber wieder abgebaut. Bei dieser Dynamik könnte Bace2 eine Rolle spielen. Allerdings ist die Bace2-Aktivität für jene Menschen ein Nachteil, deren Beta-Zellmasse bereits verringert ist.
Bis zu einer möglichen Therapie für Diabetiker wird es allerdings noch eine Weile dauern. Esterházy hofft, dass sich die Situation auch für Patienten mit Typ1-Diabetes verbessern lässt. Bei ihnen finden sich in der Regel immer noch ein paar wenige intakte Beta-Zellen. „Könnte man sie zur Teilung anregen, wäre das fantastisch“, sagt die ETH Forscherin.
(ETH Life Online, ETH Zürich, 08.09.2011 – DLO)