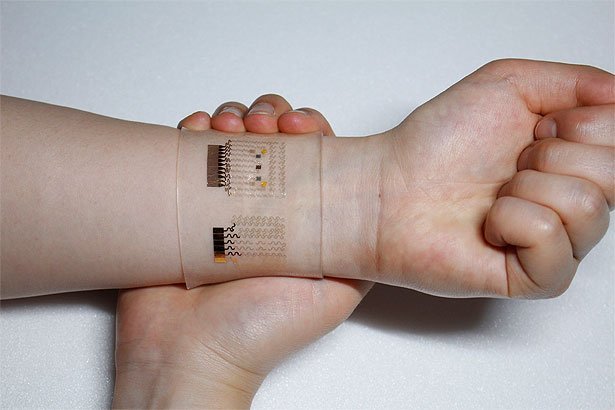
Spritze adé? Erneut haben sich Forscher an einem intelligenten Pflaster versucht, das Blutzuckersensor und Medikamenten-Injektor in einem ist. Es entlässt über winzige Nadeln genau dann ein Arzneimittel unter die Haut, wenn der Glukosespiegel zu hoch ist. Bei gesunden Menschen registrierte das Pflaster die Blutzuckerwerte verlässlich – und konnte sie bei kranken Mäusen über mehrere Stunden stabil halten, so die Wissenschaftler im Fachmagazin „Nature Nanotechnology“.
Die Zahl der Diabetes-Patienten nimmt weltweit zu. Die häufigsten Formen der Stoffwechselerkrankung sind der Diabetes mellitus Typ 2 und Typ 1. Bei Patienten mit diesen Diabetesformen arbeiten entweder die Insulin produzierenden Zellen in der Bauchspeicheldrüse nicht mehr richtig. Oder das Hormon kann, im Fall von Typ 2, nicht mehr genug Wirkung entfalten, um den Zucker aus dem Blut in die Zellen zu transportieren.
In beiden Fällen müssen Patienten deshalb regelmäßig ihren Blutzuckerspiegel messen und sich dafür in den Finger stechen. Im Fall einer Überzuckerung müssen sie sich dann selbst Insulin oder andere Medikamente spritzen. Diese Prozedur ist nicht gerade angenehm und zudem mit Risiken verbunden. Fehler bei der Dosierung können im Extremfall lebensbedrohliche Folgen haben.
Sensor-Pflaster auf Graphen-Basis
Wissenschaftler um Hyunjae Lee von der Seoul National University haben nun ein intelligentes Pflaster entwickelt, das diese Probleme lösen könnte: Es ist Überwachungssensor und Injektor in einem. Einen ähnlichen Ansatz hatten Forscher bereits im vergangenen Jahr veröffentlicht.
Anders als die silikonbasierte Erfindung besteht das neue Pflaster jedoch zum größten Teil aus Graphen – und das Team hat es bereits am Menschen getestet. Das mit Goldatomen durchsetzte Graphen in Kombination mit einem dünnen, gewundenen Goldnetz sorgt für die nötige Leitfähigkeit und Flexibilität des Pflasters und bildet die Plattform für die elektrochemischen Sensoren.
Schweiß als Datenlieferant
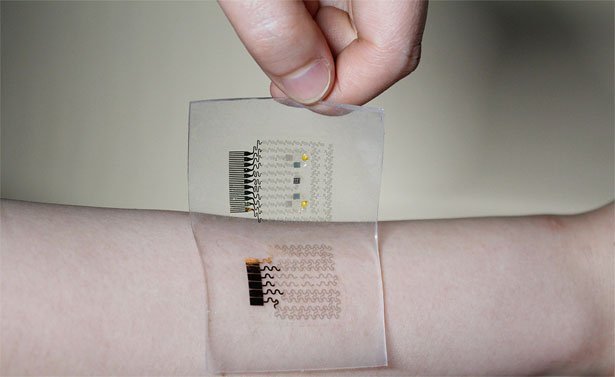
Das Pflaster, das einmal Nadel und Spritze ersetzen könnte, nutzt Schweiß. Diesen nimmt es über die Haut des Patienten auf und untersucht ihn mithilfe zahlreicher Sensoren auf sogenannte Biomarker hin. Auf diese Weise kann das Pflaster Informationen über Blutzucker- und pH-Werte, Feuchtigkeit und Temperatur bereitstellen.
Dabei ist es das Zusammenspiel aller Sensoren, das schließlich für eine sichere Diagnose sorgt. So wird der Glukose-Sensor normalerweise durch Veränderungen des pH-Wertes im Schweiß beeinflusst. Durch den Abgleich mit dem ebenfalls ins Pflaster integrierten pH-Sensor kann dieser Effekt herausgerechnet werden – die Messung wird genauer.
Beheizte Mikronadeln
Stellen die Sensoren eine Überzuckerung fest, kommt eine Ansammlung von Mikronadeln im Pflaster ins Spiel. Sie injizieren schrittweise ein Diabetesmedikament unter die Haut des Patienten. „Die Behandlung durch die Haut ist sehr viel effektiver als über den Verdauungstrakt, weil das Mittel so direkt in das Blut und den Stoffwechsel gelangt“, erklären Lee und seine Kollegen.
Der Trick dabei: Die winzigen Nadeln sind von einer Schicht aus Tridecansäure umgeben. Sie bildet eine Barriere und verhindert, dass das Medikament zu früh freigesetzt wird. Wenn die Sensoren aber einen erhöhten Glukosespiegel registrieren, beginnt ein eingebautes Heizelement die Nadeln zu erwärmen. Bei ungefähr 41 Grad Celsius geht die Säure in den gasförmigen Zustand über: Die schützende Schicht verschwindet, das Medikament gelangt in den Körper.
Erfolgreicher Test am Menschen
Die Forscher haben ihr Pflaster bereits erfolgreich an menschlichen und tierischen Probanden getestet. Beim Versuch mit zwei gesunden Menschen erkannte das Pflaster hohe Blutzuckerspiegel nach einem üppigen Essen – und registrierte auch deren Rückgang nach normaler Insulinausschüttung verlässlich.
Im Experiment mit Mäusen zeigten die Forscher, dass auch die Freisetzung des Medikaments gut funktioniert. Die an Diabetes erkrankten Nager bekamen über das Pflaster das häufig bei Diabetes-Typ 2 verschriebene Medikament Metformin verabreicht. Das Pflaster sorgte dafür, dass die Blutzuckerwerte der Tiere deutlich zurückgingen und über mehrere Stunden auf einem gesunden Niveau blieben.
Noch nicht ganz alltagstauglich
Auch jenseits der sicheren Diagnose und Dosierung scheint die Erfindung der Wissenschaftler durchaus praktisch zu sein. Das Pflaster ist nicht nur nahezu durchsichtig, weich und flexibel. Es kann auch mit einem tragbaren Analysegerät verbunden werden, das gleichzeitig als Aufladegerät fungiert und die vom Pflaster ausgelesenen Informationen kabellos an mobile Geräte wie Smartphones überträgt.
Bis das Pflaster wirklich im Alltag zum Einsatz kommt, könnte es trotzdem noch dauern. Damit das Pflaster bei einem erwachsenen Patienten die tägliche Dosis Metformin freisetzen kann, müsste es ziemlich groß sein, kritisiert etwa der Pharmakologe Richard Guy von der University of Bath. Zudem sei unter anderem unklar, wie häufig die Sensoren kalibriert werden müssten, um exakt zu arbeiten.
„Auch wenn eine praxistaugliche Lösung bisher noch nicht griffbereit ist – Lees Team ist dem Ziel auf jeden Fall ein gutes Stück näher gerückt“, schreibt Guy in einem Kommentar zur Studie. (Nature Nanotechnology, 2016; doi: 10.1038/nnano.2016.38)
(Nature Nanotechnology, 22.03.2016 – DAL)