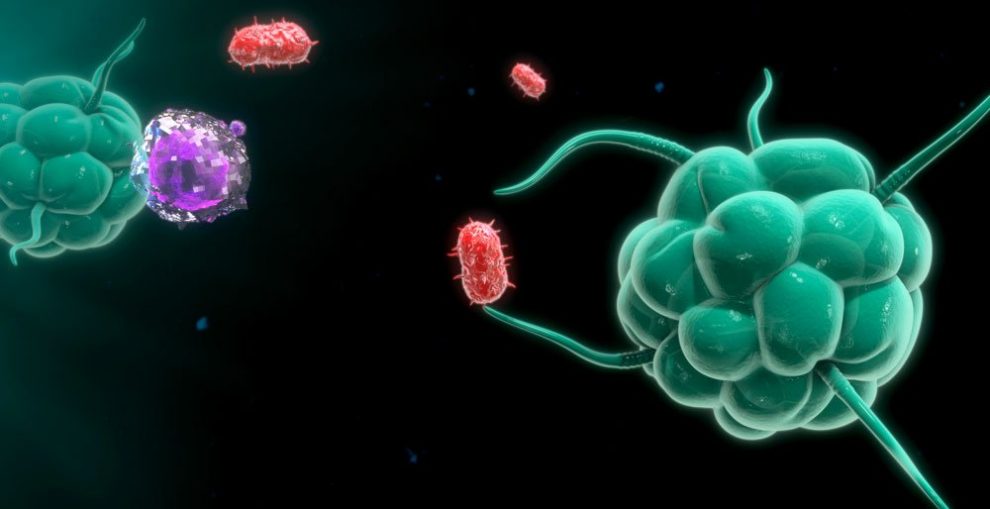
Gestärkte Abwehr: Forscher haben womöglich einen neuen Weg gefunden, Sepsis zu bekämpfen. Dafür statten sie Immunzellen mithilfe nanotechnologischer Methoden mit zusätzlichen antibakteriellen Eigenschaften aus. Die so veränderten Zellen können Infektionserreger effektiver bekämpfen und der fortschreitenden Blutvergiftung Einhalt gebieten. In ersten Tests mit Mäusen war die Behandlung mit solchen Zellen bereits erfolgreich, wie das Team im Fachmagazin „Nature Nanotechnology“ berichtet.
Die Sepsis ist eine lebensgefährliche Reaktion des Körpers auf eine außer Kontrolle geratene Infektion: Dieser landläufig als Blutvergiftung bekannte Zustand kann zu akutem Organversagen und schließlich zum Tod führen. Weltweit gehört er zu den Hauptursachen für Todesfälle in Krankenhäusern.
Gerade eine fortgeschrittene Sepsis lässt sich nur noch schwer behandeln. Denn in diesem Stadium der Erkrankung ist das Immunsystem bereits stark geschwächt. „Viele Patienten überleben die erste Phase des Entzündungssturms, doch gehen dann in einen immunsuppressiven Zustand über, der durch den Tod von Immunzellen gekennzeichnet ist“, erklären Yizhou Dong von der Ohio State University und seine Kollegen. „Für die Sepsis im Spätstadium fehlt es seit langem an einer effektiven Therapie.“
Geschwächte Abwehrzellen
Auf der Suche nach neuen Behandlungsansätzen haben sich die Mediziner nun jenen Immunzellen gewidmet, die bei einer Infektion an vorderster Front kämpfen: den Makrophagen. Diese Fresszellen können sich eingedrungene Krankheitserreger wie Bakterien einverleiben und sie unschädlich machen. Bei Sepsis-Patienten sind sie jedoch oft nur in geringer Zahl vorhanden und auch ihre Funktion ist beeinträchtigt.
Dongs Team hat daher nach einer Möglichkeit gesucht, den Makrophagen mehr Durchschlagskraft zu verleihen. Für ihre Studie entnahmen die Forscher zunächst Monozyten aus dem Knochenmark gesunder Mäuse. Aus diesen Zellen entwickeln sich im Körper die Makrophagen – und auch unter Laborbedingungen können diese Blutzellen in Fresszellen verwandelt werden.
Neue Kraft für Makrophagen
Die so entstandenen Makrophagen wurden in einem nächsten Schritt mit einer zusätzlichen antimikrobiellen Eigenschaft ausgestattet. Zu diesem Zweck kreierten die Wissenschaftler eine Boten-RNA, die die genetische Information für ein antimikrobielles Peptid sowie ein spezielles Signalprotein enthielt. Letzteres sollte die Ansammlung des Peptids in den Lysosomen der Makrophagen veranlassen – dort, wo von den Fresszellen aufgenommene Bakterien getötet und abgebaut werden.
Um die Boten-RNA in die Makrophagen zu befördern, nutzten Dong und seine Kollegen aus Vitaminen hergestellte Lipid-Nanopartikel. Diese dienten als Fähre, um die RNA an ihren Zielort zu transportieren und die Makrophagen somit zu stärken: „Makrophagen sind von Natur aus gegen Bakterien aktiv. Indem wir ein zusätzliches antibakterielles Peptid in die Zelle bringen, kann dieses die antibakterielle Aktivität verstärken und den Makrophagen helfen, die Erreger zu beseitigen“, erklärt Dong.
Erste Erfolge mit Mäusen
Doch wie gut funktioniert das in der Praxis? Nachdem erste Zellversuche zu vielversprechenden Ergebnissen geführt hatten, machten die Forscher einen Test mit an Sepsis erkrankten Mäusen. Die Nager wurden für das Experiment unter anderem mit einem multiresistenten Staphylococcus aureus-Erreger und Escherichia coli-Bakterien infiziert und ihr Immunsystem unterdrückt. Anschließend behandelte das Team sie mit jeweils vier Millionen der veränderten Makrophagen.
Das Ergebnis: Im Vergleich zu unbehandelten Mäusen ging die Zahl der Bakterien im Blut und den Organen nach 24 Stunden deutlich zurück. Eine zweite Behandlung konnte die Erreger im Blut in den meisten Fällen vollständig eliminieren, die Überlebensrate der Tiere stieg dadurch deutlich. „Wir glauben, dass diese Zelltherapie Patienten mit Sepsis im Spätstadium helfen kann. In der Klinik könnte dieser Therapieansatz mit den gängigen intensivmedizinischen Maßnahmen kombiniert werden“, konstatiert Dong.
Der Trick, Boten-RNA mithilfe von Lipid-Nanopartikeln in Immunzellen zu schleusen, ist nach Ansicht der Wissenschaftler auch für andere potenzielle Therapien denkbar. Aktuell arbeiten sie etwa an einer Immuntherapie gegen Krebs, die diese Technik nutzt. (Nature Nanotechnology, 2020, doi: 10.1038/s41565-019-0600-1)
Quelle: Ohio State University